6 Minuten
Neue groß angelegte Forschung deutet darauf hin, dass das Senken des Cholesterins mehr bewirken könnte als nur den Schutz des Herzens. Eine umfassende genetische Analyse zeigt, dass lebenslang niedrigere Werte des LDL-Cholesterins mit einem geringeren Risiko für die Entwicklung von Demenz verbunden sind. Dies legt nahe, dass verbreitete cholesterinsenkende Medikamente auch positive Effekte auf die kognitive Gesundheit haben könnten.
Wie die Forschenden zu dieser Verbindung kamen
Untersuchende von der University of Bristol und dem Copenhagen University Hospital bündelten genetische und gesundheitliche Daten aus mehreren Studien mit insgesamt nahezu einer Million Teilnehmenden. Anstatt zu verfolgen, wer Statine oder andere Medikamente einnahm, nutzte das Team einen Ansatz der Mendelian Randomization. Diese Methode betrachtet natürlich vorkommende genetische Varianten, welche das LDL-Cholesterin senken, als Proxy für eine lebenslange Exposition gegenüber niedrigeren Cholesterinwerten.
Die Analyse umfasste umfangreiche genomische Datensätze sowie klinische Informationen aus Bevölkerungsstudien und biobanken-ähnlichen Kohorten. Durch die Kombination unterschiedlicher Datensätze konnte die Studie statistische Power gewinnen, die nötig ist, um subtile Effekte auf das Demenzrisiko zu erkennen, die in kleineren Untersuchungen möglicherweise verborgen bleiben.
Warum Mendelian Randomization wichtig ist
Indem Personen aufgrund ihrer vererbten Varianten verglichen werden, reduziert die Methode Verzerrungen durch Lebensstilfaktoren wie Ernährung, Bewegung und sozioökonomischen Status. Wenn Menschen mit genetischen Varianten, die das Cholesterin senken, gleichzeitig niedrigere Demenzraten aufweisen, stärkt das die Evidenz für eine mögliche kausale Beziehung zwischen Cholesterin und kognitivem Abbau.
Die Mendelian-Randomization-Analyse ist besonders nützlich, um zeitlich lange Einflüsse zu modellieren: Genetische Varianten wirken prinzipiell über die gesamte Lebensspanne, weshalb sie Hinweise darauf geben können, welche Folgen eine lang anhaltende Verminderung des LDL-Cholesterins haben könnte. Trotzdem bleibt sie ein indirekter Ansatz; genetische Proxymaßstäbe ersetzen nicht vollständig kontrollierte klinische Studien, liefern aber eine wertvolle, komplementäre Evidenzbasis.
Wesentliche Resultate und biologische Hinweise
Die Auswertung zeigte eine konsistente Assoziation: Genetische Prädiktoren für niedrigere LDL-Cholesterinwerte korrelierten mit einem deutlich niedrigeren Demenzrisiko. Diese Resultate bestätigen und erweitern frühere beobachtende Studien, indem sie genetische Methoden verwenden, um die Wirkung einer langfristigen Cholesterinsenkung näherungsweise zu erfassen.
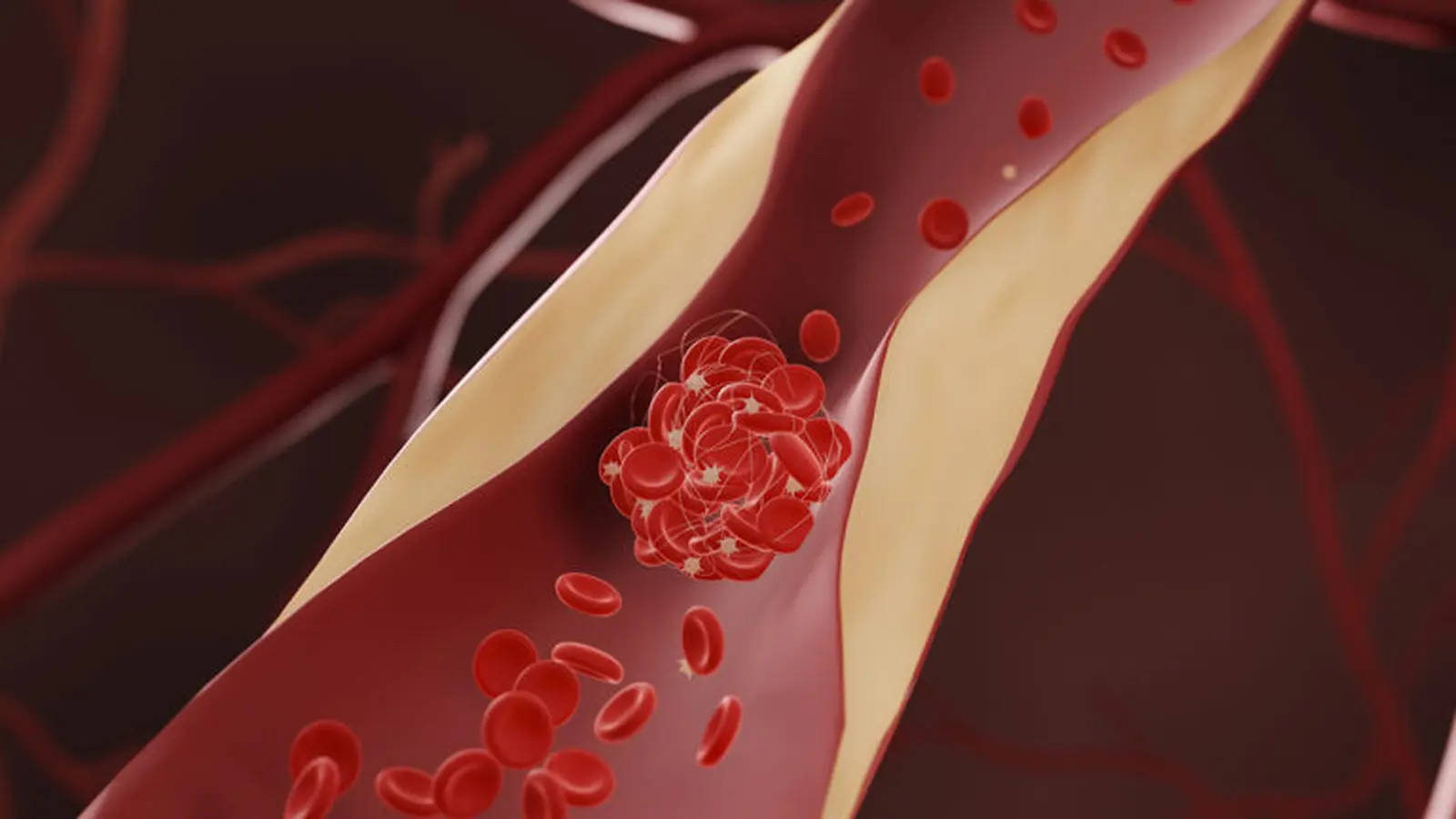
Die Forschenden betonen Atherosklerose als plausiblen biologischen Mechanismus. Fettige Cholesterinablagerungen können Blutgefäße verengen und versteifen, sodass die Durchblutung des Gehirns beeinträchtigt wird. Über Jahre hinweg können solche Durchblutungsstörungen zu Gefäßschäden im Gehirn führen und damit Demenzformen fördern, die besonders empfindlich auf vaskuläre Gesundheit reagieren.
Neben der Atherosklerose diskutiert die Studie weitere mögliche Pfade, die die Verbindung zwischen LDL-Cholesterin und kognitiver Gesundheit erklären könnten. Dazu zählen chronische Entzündungsprozesse, Veränderungen in der Blut-Hirn-Schranke sowie Wechselwirkungen mit genetischen Risikofaktoren wie dem APOE-Gen. Diese Faktoren könnten getrennt oder in Kombination dazu beitragen, wie Cholesterinspiegel langfristig auf neuronale Integrität und synaptische Funktion wirken.

Around 57 million people are living with dementia worldwide.
Die Studie liefert zudem Hinweise darauf, dass die zeitliche Dimension wichtig ist: Eine frühe und anhaltende Reduktion des LDL-Cholesterins über Jahrzehnte könnte stärkere protektive Effekte zeigen als eine kurzzeitige Intervention im höheren Lebensalter. Das passt zu biologischen Modellen, in denen vaskuläre Schäden und neuronale Degeneration sich über lange Zeiträume entwickeln.
Folgen für Therapie und Forschung
Die Ergebnisse deuten darauf hin, dass Medikamente, die auf dieselben biologischen Pfade abzielen wie die schützenden genetischen Varianten, das Demenzrisiko senken könnten, wenn sie früher im Leben oder über längere Zeiträume eingesetzt werden. Statine und Ezetimib etwa beeinflussen Pfade, die das LDL-Cholesterin regulieren, und gehören zu den Arzneimittelklassen, die die Autorinnen und Autoren als potenziell nützlich über die kardiovaskuläre Prävention hinaus betrachten.
Ebenso relevant sind neuere Therapien wie PCSK9-Inhibitoren, die sehr starke LDL-Senkungen erzielen. Ob solche intensiven Lipidsenkungen langfristig auch neuroprotektive Effekte haben, ist eine offene Forschungsfrage. Klinische Langzeitdaten fehlen bislang, insbesondere mit Blick auf kognitive Endpunkte über Dekaden.
Dennoch bleibt Genetik ein Proxy. Die Forschenden begrüßen randomisierte klinische Studien, in denen Teilnehmende gezielt cholesterinsenkende Medikamente zugewiesen und kognitive Endpunkte über viele Jahre hinweg verfolgt werden. Nur solche Studien können am klarsten testen, ob Statine oder ähnliche Arzneimittel Demenz tatsächlich verhindern oder verzögern können — und welche Dosen, Wirkstoffklassen und Alterszeitpunkte optimal wären.
Auf der Forschungsagenda stehen deshalb mehrere konkrete Schritte: gezielte Analysen von Subgruppen (z. B. Personen mit hohem vaskulärem Risiko oder mit bestimmten genetischen Hintergründen), Langzeit-Interventionsstudien mit neuropsychologischen Primär- oder Sekundärendpunkten sowie Mechanismusstudien, die Entzündung, Gefäßfunktion und neurodegenerative Prozesse verbinden.
Was das für Leserinnen und Leser bedeutet
Für Klinikerinnen und Kliniker sowie Menschen mit erhöhtem kardiovaskulärem Risiko verstärken die Befunde die Verbindung zwischen vaskulärer Gesundheit und Hirnfunktion. Das Senken des Cholesterins kann ein zusätzlicher Baustein zur Demenzprävention sein, neben Blutdruckkontrolle, Rauchstopp, körperlicher Aktivität, gesunder Ernährung und dem Management von Diabetes.
Wichtig ist jedoch: Einzelne Menschen sollten aufgrund dieser Studie nicht eigenmächtig Medikamente beginnen oder absetzen. Entscheidungen über Statine und andere lipidsenkende Therapien bleiben individuell und sollten in einem ärztlichen Gespräch getroffen werden, in dem Nutzen, Risiken, Begleiterkrankungen und persönliche Präferenzen abgewogen werden.
Die Autorinnen und Autoren kommen zu dem Schluss, dass eine frühzeitige Senkung des Cholesterins im Leben die Wahrscheinlichkeit für später auftretende Demenz reduzieren könnte. Sie fordern langfristige randomisierte Studien, um abschließend zu klären, ob cholesterinsenkende Therapien das Gehirn ebenso schützen wie das Herz.
Für die öffentliche Gesundheit bedeutet dies, dass bestehende Strategien zur Prävention von Herz-Kreislauf-Erkrankungen zusätzliches Potenzial für die Reduktion der Demenzlast besitzen könnten. Politische Maßnahmen, die auf frühzeitige Risikoreduktion, verbesserten Zugang zu Vorsorgeuntersuchungen und evidenzbasierte Therapieempfehlungen abzielen, könnten langfristig sowohl kardiovaskuläre als auch kognitive Krankheitslasten mindern.
Gleichzeitig sind Nebenwirkungen und individuelle Risiken nicht zu vernachlässigen: Statine können in Einzelfällen muskuloskeletale Beschwerden, Leberwerterhöhungen oder andere unerwünschte Effekte verursachen. Das Risiko-Nutzen-Profil variiert je nach Alter, Komorbiditäten und individueller Risikoerwartung. Daher bleibt die klinische Individualisierung zentral.
Zusammenfassend liefert die Studie starke genetische Hinweise darauf, dass LDL-Cholesterin ein modifizierbarer Faktor für die Demenzprävention sein könnte. Sie erweitert das Verständnis der Beziehung zwischen Lipidstoffwechsel, vaskulärer Gesundheit und neurodegenerativen Prozessen und bietet damit eine fundierte Grundlage für weitere Forschung und potenziell für therapeutische Konsequenzen.
Für Forschende und Entscheidungsträger bedeutet das: Priorität für Langzeit-Interventionsstudien mit kognitiven Endpunkten, Integration genetischer Information in Präventionsstrategien und die Fortführung multidisziplinärer Ansätze, die Kardiologie, Neurologie, Epidemiologie und Gesundheitsökonomie verbinden. Nur so lassen sich belastbare Empfehlungen für die klinische Praxis und die Gesundheitsversorgung formulieren.
Schließlich bleibt die Erinnerung: Prävention ist vielschichtig. Cholesterinkontrolle sollte eingebettet sein in eine ganzheitliche Strategie zur Gefäß- und Gehirngesundheit, die Lebensstilinterventionen, frühzeitige Risikofaktoren-Erkennung und, wo indiziert, eine medikamentöse Therapie umfasst.
Quelle: sciencealert

Kommentar hinterlassen