7 Minuten
Neue langfristige Forschung legt nahe, dass die Rückkehr des Nüchternblutzuckers in den Normalbereich — und nicht primär die Zahl auf der Waage — das wichtigste Ziel zur Verhinderung von Typ-2-Diabetes ist. Lebensstiländerungen mit Schwerpunkt auf Ernährung und Bewegung senken das Diabetesrisiko deutlich, selbst wenn der Gewichtsverlust nur gering ausfällt. Diese Erkenntnis verändert die Perspektive auf Prävention: statt allein Gewicht als Endpunkt zu betrachten, rücken messbare Verbesserungen der Blutzuckerwerte, der Insulinsensitivität und der Fettverteilung in den Fokus. Solche Veränderungen können sowohl individuell als auch auf Bevölkerungsebene relevante Auswirkungen haben, da sie Risikofaktoren adressieren, die direkt mit der Entstehung von Typ-2-Diabetes verbunden sind.
What the study looked at and why it matters
Ein internationales Forscherteam verfolgte 1.105 Menschen mit Prädiabetes, die an einem zwölfmonatigen Lebensstilprogramm teilnahmen, das gesündere Ernährung, Gewichtsmanagement-Strategien und eine Steigerung der körperlichen Aktivität betonte. Die Teilnehmenden wurden über einen Zeitraum von bis zu zehn Jahren nachbeobachtet, um festzustellen, wer in einen manifesten Typ-2-Diabetes überging. Die Studie kombinierte klinische Messwerte wie Nüchternblutzucker und HbA1c mit anthropometrischen Daten und bildgebenden Verfahren in Untergruppen, um Veränderungen der Fettverteilung (insbesondere viszerales Fett und Leberfett) zu analysieren. Methodisch wurden mögliche Störfaktoren wie Alter, Geschlecht, Ausgangs-BMI und Medikationsänderungen statistisch kontrolliert, um die Assoziation zwischen Remission des Prädiabetes und dem späteren Diabetesrisiko möglichst robust zu schätzen.
Nach einem Jahr hatten 234 Teilnehmende kein Gewicht verloren. Von diesen erreichten 51 Personen das, was das Team als Remission des Prädiabetes definierte — ihr Nüchternblutzucker fiel in einen normalen Bereich zurück. Über die Langzeitbeobachtung war diese Subgruppe etwa 71 % seltener betroffen von der Entwicklung eines Typ-2-Diabetes als die 183 Personen, die trotz fehlendem Gewichtsverlust weiterhin gestörte Glukosetoleranz zeigten. Die Analyse berücksichtigte dabei auch mögliche Re-Interventionen und Lebensstiländerungen nach dem ersten Studienjahr, sodass der beobachtete protektive Effekt als stabil über die Nachbeobachtungszeit erscheint.
Die protektive Wirkung war annähernd identisch zu dem Nutzen, der bei Teilnehmenden beobachtet wurde, die Gewicht verloren und ebenfalls eine Remission erreichten (etwa 73 % Reduktion des Risikos im Vergleich zu denen, die Gewicht verloren, aber keine Remission erreichten). Die Ergebnisse wurden in Nature Medicine veröffentlicht (Sandforth et al., Nat. Med., 2025) und liefern wichtige Evidenz dazu, welche klinischen Zielgrößen in Präventionsprogrammen prioritär betrachtet werden sollten.
Why blood glucose control can beat the scale
Forscherinnen und Forscher heben hervor, wo Fett im Körper gespeichert ist, als einen zentralen Faktor. Eine Subgruppenanalyse zeigte, dass Personen, die ihren Nüchternblutzucker ohne Gewichtsverlust normalisierten, geringere Mengen an viszeralem Fett aufwiesen — jenem metabolisch aktiven Fett, das innere Organe umgibt — als jene, bei denen der Blutzucker erhöht blieb. Viszerales Fett fördert Entzündungsprozesse, verändert die Freisetzung von Adipokinen und steht in engem Zusammenhang mit Insulinresistenz, einem der wichtigsten Treiber für die Entstehung eines Typ-2-Diabetes. Zudem spielt ectopes Fett in Leber und Muskelgewebe eine Rolle: erhöhte Leberfettanteile sind mit hepatischer Insulinresistenz verknüpft, und auch diese Form der Fettablagerung kann unabhängig vom Gesamtgewicht metabolisch nachteilige Effekte haben.
Mechanistisch lässt sich erklären, dass körperliche Aktivität, verbesserte Ernährungsqualität und gezielte Trainingsreize die Insulinsensitivität verbessern und viszerales sowie hepatisches Fett reduzieren können, ohne dass sich das Körpergewicht deutlich ändert. Kleinere Änderungen in Körperzusammensetzung (z. B. Reduktion des Fettanteils bei gleichzeitigem Muskelaufbau) fallen auf der Waage weniger sichtbar aus, haben aber metabolisch substanzielle Wirkungen. Daher kann die Kontrolle des Nüchternblutzuckers und des HbA1c als direkterer Marker für metabolische Gesundheit dienen als das alleinige Messen des Körpergewichts.
„Die Wiederherstellung eines normalen Nüchternblutzuckers ist das wichtigste Ziel in der Prävention von Typ-2-Diabetes und nicht notwendigerweise die Zahl auf der Waage“, sagt der Diabetologe Andreas Birkenfeld von der Universität Tübingen. „Bewegung und eine ausgewogene Ernährung wirken sich positiv auf die Blutzuckerwerte aus, unabhängig davon, ob das Gewicht reduziert wird.“ Diese Einschätzung spiegelt einen klinisch relevanten Paradigmenwechsel wider: metabolische Endpunkte wie Nüchternblutzucker, HbA1c und Parameter der Fettverteilung zu priorisieren kann Patienten motivieren, weil Verbesserungen messbar und gesundheitlich wirksam sind, auch wenn die Waage kaum Bewegung zeigt.
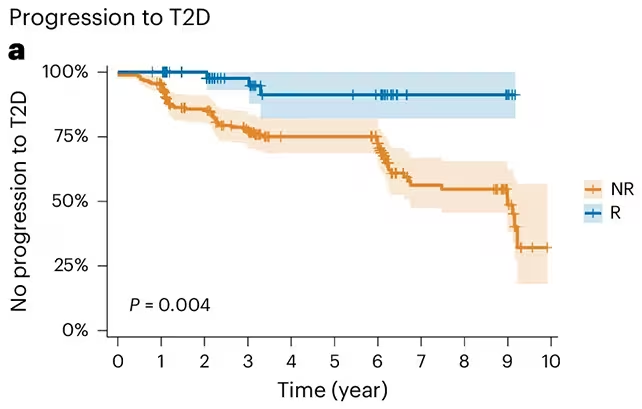
Those who had reached prediabetes remission (R) were less likely to develop type 2 diabetes compared to those who hadn't (NR), even without weight loss.
Implications for treatment and public health
Die Autorinnen und Autoren argumentieren, dass aktuelle Leitlinien, die häufig Körpermasse oder Gewichtsreduktion als zentrale Endpunkte betonen, überarbeitet werden sollten. Eine ausschließliche Fokussierung auf das Gewicht kann Menschen entmutigen, die metabolisch vom Lebensstil profitieren, aber Schwierigkeiten haben, deutlich abzunehmen. Stattdessen empfehlen die Forschenden, messbare Verbesserungen bei Nüchternblutzucker und HbA1c sowie Veränderungen der Fettverteilung stärker zu gewichten. Solche Zielgrößen sind unmittelbar mit dem Krankheitsrisiko verknüpft und lassen sich klinisch gut erfassen.
„Zukünftige Leitlinien zur Prävention und Therapie des Typ-2-Diabetes sollten nicht nur das Gewicht berücksichtigen, sondern vor allem die Blutzuckerkontrolle und Muster der Fettverteilung“, sagt Reiner Jumpertz-von Schwartzenberg, ebenfalls von der Universität Tübingen. Eine solche Neuausrichtung hätte Konsequenzen für Screening-Programme, die klinische Bewertung des Therapieerfolgs und für die Gestaltung von öffentlichen Gesundheitsinterventionen. Beispielsweise könnten Programme zur Primärprävention stärker auf Trainingsprogramme, Ernährungsberatung mit Fokus auf Reduktion von Leber- und viszeralem Fett sowie regelmäßige Blutzuckerkontrollen setzen.
Präventionsmaßnahmen, die viszerales Fett gezielt reduzieren, umfassen regelmäßiges aerobes Ausdauertraining, Krafttraining zur Erhöhung der Muskelmasse, und Ernährungsweisen, die Leberfett senken und die Insulinsensitivität verbessern — etwa mediterran orientierte Kost, eine Reduktion stark verarbeiteter Kohlenhydrate und ein moderater Kalorienansatz. Auf Bevölkerungsebene könnten solche Maßnahmen maßgeblich zur Senkung der Inzidenz von Typ-2-Diabetes beitragen, indem sie metabolisch günstige Veränderungen erreichen, die nicht zwingend mit starkem Gewichtsverlust einhergehen.
Practical takeaways for people with prediabetes
- Zielen Sie auf Verbesserungen des Nüchternblutzuckers und des HbA1c zusätzlich zu Gewichtsplänen ab — die Rückkehr des Blutzuckers in den Normalbereich ist ein klares, evidenzbasiertes Ziel. Klinisch gelten Nüchternblutzuckerwerte unter 100 mg/dL (unter 5,6 mmol/L) als normoglykämisch; ein HbA1c unter 5,7 % wird in vielen Richtlinien ebenfalls als Normalbereich bezeichnet. Diese Zielgrößen können helfen, den Therapieerfolg unabhängig von der Waage zu messen.
- Konzentrieren Sie sich auf Bewegung und Ernährungsqualität: Aerobe Ausdaueraktivität (z. B. zügiges Gehen, Radfahren), kombinierte mit regelmäßigem Krafttraining, kann viszerales Fett reduzieren und die Insulinsensitivität verbessern, auch ohne große Veränderungen des Körpergewichts. Ernährungsempfehlungen, die auf unverarbeitete Lebensmittel, eine moderate Kohlenhydratqualität und eine Reduktion von gesättigten Fetten und fruktosehaltigen Getränken setzen, unterstützen die Senkung von Leber- und viszeralem Fett.
- Regelmäßige Kontrolle ist wichtig: Eine frühe Remission des Prädiabetes (normalisierte Nüchternblutzucker- und HbA1c-Werte) sagt ein deutlich geringeres langfristiges Risiko für die Entwicklung eines Typ-2-Diabetes voraus. Daher sind periodische Messungen, individuelle Risikoabschätzung und gegebenenfalls Anpassungen der Interventionen sinnvoll.
Diese Studie negiert nicht die Vorteile von Gewichtsverlust für viele Menschen, aber sie stellt Prävention neu dar: Metabolische Gesundheit und Fettverteilung können stärkere Prädiktoren für das zukünftige Diabetesrisiko sein als das Gewicht allein. Klinikerinnen und Kliniker sowie Leitlinienersteller sollten deshalb differenziertere Ziele erwägen — etwa die kombinierte Bewertung von Nüchternblutzucker, HbA1c, und Bildgebung zur Fettverteilung, wo verfügbar. Patienten kann dies Hoffnung geben: Messbare Verbesserungen des Blutzuckers sind klinisch relevant und zählen, selbst wenn die Waage langsamer reagiert. Langfristig könnten öffentliche Gesundheitsprogramme, die diese Erkenntnisse integrieren, effizienter Diabetesfälle verhindern und gleichzeitig individuelle Therapieerfolge besser abbilden.
Quelle: sciencealert


Kommentar hinterlassen