8 Minuten
Ein Überblick
Was wäre, wenn deine Knochen Signale an dein Gehirn senden würden, die deine Stimmung beeinflussen? Jüngste Forschungsergebnisse deuten genau darauf hin. Wissenschaftler beschreiben heute eine zweiseitige Kommunikation zwischen Skelettgewebe und neuronalen Schaltkreisen — eine Knochen‑Gehirn‑Achse, die erklären könnte, warum Depression und Osteoporose häufig gemeinsam auftreten.
Es mehren sich Hinweise darauf, dass Moleküle, die von Knochenzellen freigesetzt werden, die Neurochemie im Gehirn beeinflussen. Umgekehrt scheint auch wahr zu sein: Chronischer Stress, gedrückte Stimmung und veränderte neuronale Signale können die Knochenremodellierung und Knochendichte verändern. Diese reziproke Beziehung hilft, klinische Beobachtungen zu erklären, wonach Menschen mit schweren depressiven Episoden ein erhöhtes Risiko für Frakturen und Knochenverlust haben. Es handelt sich nicht nur um eine Korrelation; neuere biologische Befunde deuten auf kausale Mechanismen hin.
Das Interesse wächst daran, wie Lebensstilmaßnahmen und gezielte Therapien diese Rückkopplung unterbrechen könnten. Ein Übersichtsartikel aus dem Jahr 2025 hob hervor, dass körperliche Aktivität die Knochen‑Gehirn‑Achse aktivieren kann und dabei biochemische sowie neuroprotektive Effekte erzeugt, die neurodegenerative Prozesse lindern, das Skelett stärken und die Stimmung heben können. Li, Gao und Zhao — Autoren eines aktuellen Artikels in Biomolecules — plädieren dafür, Interventionen zu testen, die speziell auf diese Achse abzielen: individualisierte Trainingsprogramme, Neuromodulationstechniken oder Pharmakologie, die knochenabgeleitete Signale moduliert.
Wissenschaftlicher Kontext und klinische Implikationen
Die Übertragung dieses Konzepts in die Praxis erfordert sorgfältig konzipierte klinische Studien. Kurzfristige Pilotstudien können prüfen, ob achsorientierte Programme depressive Symptome vermindern und gleichzeitig Knochenmarker und Frakturrisiko verbessern. Welche knochen‑sezernierten Faktoren sind dabei am wichtigsten? Können nichtinvasive Hirnstimulation oder Moleküle, die mechanische Belastung des Knochens nachahmen, Stimmungsschaltkreise modulieren? Das sind zentrale Fragen, die Forscher beantworten wollen.
Li und Kollegen fordern Ärzte und Therapeutinnen auf, die Wechselwirkung zwischen psychischer Gesundheit und Knochengesundheit jetzt schon anzuerkennen, auch während definitive Studien noch laufen. Ein solcher Paradigmenwechsel könnte eine ganzheitlichere Versorgung fördern: psychiatrische Diagnostik kombiniert mit Knochengesundheits‑Screening und gezielter Verordnung von Bewegung nicht nur zur allgemeinen Fitness, sondern als therapeutische Maßnahme. Die Wissenschaft ist noch jung. Aber die Möglichkeiten sind klar: Körper und Geist gemeinsam zu behandeln, könnte zwei hartnäckigen Erkrankungen eine realistische Chance geben.
Mechanismen der Knochen‑Gehirn‑Kommunikation
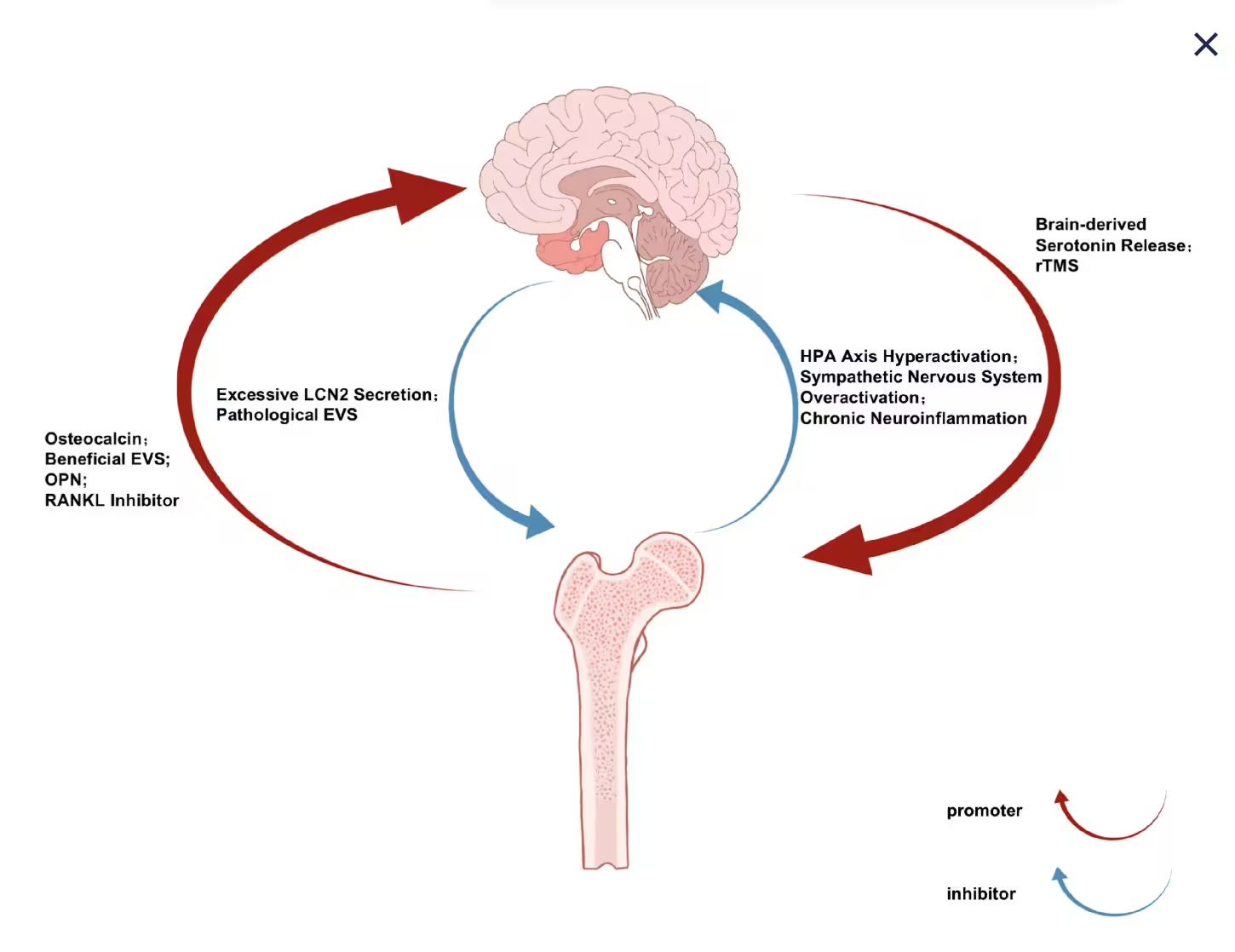
Die Knochen‑Gehirn‑Achse beruht auf mehreren miteinander verwobenen Signalwegen. Osteoblasten, Osteozyten und Osteoklasten produzieren und sezernieren Hormone, Zytokine und Wachstumsfaktoren — einige davon gelangen in den Kreislauf, passieren die Blut‑Hirn‑Schranke oder beeinflussen das Nervensystem indirekt über Immunmodulation. Wichtige Mediatoren, die in der Literatur diskutiert werden, sind Osteokalzin, Sclerostin, RANKL/OPG‑Achsenkomponenten, sowie entzündungsfördernde Zytokine wie IL‑6 und TNF‑alpha.
Osteokalzin und Neurotransmission
Osteokalzin, ursprünglich als Knochenmatrixprotein bekannt, wurde in Tiermodellen mit Änderungen im Verhalten und in kognitiven Funktionen in Verbindung gebracht. Experimentelle Studien zeigen, dass uncarboxyliertes Osteokalzin die Produktion bestimmter Neurotransmitter und neurotropher Faktoren beeinflussen kann, was seine Rolle als hormonaler Vermittler zwischen Knochen und Gehirn plausibel macht.
Entzündungsmediatoren und Neuroinflammation
Chronische low‑grade‑Systeminflammation, die sowohl bei Depression als auch bei Knochenabbau beobachtet wird, liefert einen weiteren gemeinsamen Mechanismus. Proinflammatorische Zytokine können neuronale Funktion und Plastizität beeinträchtigen und gleichzeitig den Knochenstoffwechsel zugunsten von Resorption verschieben. Dieses gemeinsame inflammatorische Milieu macht die Koexistenz beider Erkrankungen biologisch plausibel.
Mechanosensorik, Nervensystem und Knochenremodellierung
Knochen ist ein mechanosensitives Organ: Belastung, Zug und Druck werden von Osteozyten und anderen Zellen wahrgenommen, was Signalkaskaden auslöst, die die Knochenbildung fördern. Nervale Innervation des Knochens (sympathisch und sensorisch) moduliert diese Reaktionen. Stress‑induzierte Aktivierung des sympathischen Systems kann beispielsweise osteoklastogene Prozesse fördern und so Knochendichte senken.
Evidenz aus Tier‑ und Humanstudien
Die Gesamtheit der Belege umfasst präklinische Modelle, epidemiologische Studien und erste klinische Untersuchungen. Tierexperimente zeigen konsistente Effekte von knochenbezogenen Molekülen auf Verhalten und Gehirnphysiologie. Bevölkerungsstudien belegen Assoziationen zwischen Depression, Antidepressiva‑Einsatz und erhöhtem Frakturrisiko; hier bleibt aber die Herausforderung, kausale Richtungen und Confounder (z. B. körperliche Inaktivität, Ernährung, Medikamenteneffekte) zu trennen.
Tiermodelle: Mechanismen bestätigen
In Mausmodellen führte Modulation von Osteokalzin oder anderen knochenabgeleiteten Faktoren zu sichtbaren Änderungen in Angst‑ und Depressions‑ähnlichem Verhalten, Lernleistung und synaptischer Plastizität. Solche Daten untermauern mechanistische Hypothesen, müssen aber mit Vorsicht auf den Menschen übertragen werden.
Bevölkerungsstudien: Korrelationen und Risikofaktoren
In großen Kohorten zeigte sich, dass Personen mit diagnostizierter Major Depression ein erhöhtes Risiko für Osteoporose und fragilitätsbedingte Frakturen haben. Medikamentöse Effekte (z. B. SSRI‑Verordnungen), Lebensstilfaktoren (Bewegungsmangel, Rauchen) und Ernährungsdefizite tragen zu diesem Risiko bei. Dennoch bleibt ein Teil des Risikos durch direkte biologische Verbindungen erklärbar.
Therapeutische Implikationen und mögliche Interventionen
Wenn die Knochen‑Gehirn‑Achse klinisch relevant ist, öffnet das neue therapeutische Möglichkeiten. Diese reichen von einfachen Lebensstilmaßnahmen bis zu innovativen biotechnologischen und neuromodulatorischen Ansätzen.
Körperliche Aktivität als multimodale Intervention
Regelmäßige körperliche Aktivität ist vermutlich der zugänglichste Hebel. Mechanisches Laden stärkt Knochen, fördert die Freisetzung günstiger knochenbasierter Mediatoren und verbessert Stimmung sowie kognitive Funktion durch neurotrophe Effekte. Spezifische Trainingsformen (Krafttraining, Gewichtstraining, belaste Ausdauerformen) sollten in Studien systematisch geprüft werden, um Dosis‑Wirkungsbeziehungen für sowohl Knochen‑ als auch psychische Endpunkte zu bestimmen.
Pharmakologische und biologisch orientierte Ansätze
Pharmakologische Modulation knochenabgeleiteter Signale ist ein Forschungsfeld mit Potenzial: Moleküle, die Osteokalzin‑Signalwege, Sclerostin oder die RANKL/OPG‑Achse beeinflussen, könnten nicht nur die Knochendichte verbessern, sondern möglicherweise auch psychische Symptome modulieren. Solche Strategien erfordern jedoch strenge Sicherheits‑ und Wirkungsstudien.
Neuromodulation und integrative Therapien
Nichtinvasive Hirnstimulation (z. B. transkranielle Magnetstimulation, transkranielle Gleichstromstimulation) wird bereits bei Depression eingesetzt. Die Frage, ob solche Techniken in Kombination mit knochenspezifischen Interventionen synergistische Effekte erzielen können, ist offen. Ebenso ist denkbar, dass neuromodulatorische Verfahren und physische Belastung sich gegenseitig in ihrer Wirkung auf Achsen‑Signale verstärken.
Forschungsperspektiven und offene Fragen
Trotz vielversprechender Hinweise bleiben viele Fragen offen. Die wichtigsten sind:
- Welche knochenabgeleiteten Faktoren sind für die modulierten Hirnfunktionen beim Menschen tatsächlich relevant?
- Wie groß ist der Effekt einzelner Interventionen (z. B. spezifischer Trainingsprotokolle) auf depressive Symptome und Knochenmarker?
- Welche Patientengruppen profitieren am meisten — etwa ältere Menschen mit Osteoporose, Patienten mit rezidivierenden depressiven Episoden oder Personen mit chronischem Stress?
- Gibt es Biomarker, die Interventionserfolg an der Knochen‑Gehirn‑Achse frühzeitig anzeigen?
Antworten auf diese Fragen erfordern interdisziplinäre Studien, die Endpunkte der Psychiatrie (z. B. standardisierte Scores für Depression), Endpunkte der Knochenbiologie (DXA‑Messung, serielle Biomarker) und funktionelle neurobiologische Messungen kombinieren.
Praktische Empfehlungen für Klinik und Alltag
Bis definitive Evidenz vorliegt, lassen sich einige pragmatische Empfehlungen ableiten, die klinisch sinnvoll und risikoarm sind:
- Screening: Bei Patienten mit schwerer oder chronischer Depression sollte die Knochengesundheit (Anamnese von Frakturen, Risikofaktoren, ggf. Knochendichtemessung) systematisch mitbedacht werden.
- Bewegung: Prescribe oder empfehlen Sie regelmäßige, kombiniertes Kraft‑ und Belastungstraining als Teil des Behandlungsplans — mit dem Ziel, sowohl Knochen zu stärken als auch depressive Symptome zu lindern.
- Ernährung und Vitamin D: Optimieren Sie Kalzium‑ und Vitamin‑D‑Zufuhr; Mangelzustände können sowohl die Knochen als auch das allgemeine Wohlbefinden negativ beeinflussen.
- Interdisziplinäre Versorgung: Fördern Sie die Zusammenarbeit zwischen Psychiatern, Endokrinologen und Physiotherapeuten, um ganzheitliche Behandlungspläne zu entwickeln.
Kompetenz und Glaubwürdigkeit: Wie die Forschung robust werden kann
Um die Knochen‑Gehirn‑Achse von einer faszinierenden Hypothese zu einer klinisch nutzbaren Grundlage zu machen, sind mehrere Qualitätsmerkmale entscheidend:
- Multizentrische, randomisierte Kontrollstudien mit ausreichend großer Stichprobe
- Vereinheitlichte Biomarker‑ und Endpunktdefinitionen (z. B. Osteokalzin‑Assays, standardisierte Depressionstests)
- Längsschnittliche Designs, um Richtung und Temporalität der Effekte zu klären
- Mechanistische Studien, die Tier‑ und Humandaten integrieren
Solche Maßnahmen erhöhen die Beweiskraft und ermöglichen eine präzisere Übersetzung in Leitlinien und Praxisempfehlungen.
Wettbewerbsvorteile: Warum diese Perspektive relevant ist
Die Betonung einer Knochen‑Gehirn‑Achse bietet mehrere Vorteile gegenüber eng gefassten, traditionellen Ansätzen:
- Sie fördert integrierte Behandlungsstrategien, die multiple Risikofaktoren gleichzeitig adressieren.
- Sie eröffnet neue therapeutische Zielmoleküle und Kombinationsbehandlungen.
- Sie verbessert das Verständnis komorbider Zustände und hilft, personalisierte Ansätze zu entwickeln.
Für Kliniker bedeutet das: besser abgestimmte Versorgung, potenziell reduzierte Frakturraten und gleichzeitig bessere psychische Prognosen.
Schlussfolgerung
Die Idee, dass Knochen mit dem Gehirn kommunizieren und dabei Stimmung und Knochenstärke beeinflussen, ist kein bloßes Gedankenspiel mehr. Die wachsende Evidenzlage legt nahe, dass eine Knochen‑Gehirn‑Achse existiert und klinische Relevanz besitzen könnte. Die nächsten Jahre werden zeigen, ob achsspezifische Interventionen (maßgeschneiderte Trainingsprogramme, Neuromodulation, pharmakologische Modulation knochenbasierter Signale) das Potenzial haben, sowohl Depression als auch Osteoporose wirksam zu bekämpfen.
Bis dahin bleibt die Empfehlung deutlich: Ärztinnen und Ärzte sollten psychische und skelettale Gesundheit gemeinsam betrachten, präventive Maßnahmen (Bewegung, Ernährung, Screening) fördern und an interdisziplinärer Forschung teilnehmen. So lässt sich das Versprechen, Körper und Geist zusammen zu behandeln, Schritt für Schritt realisieren.
Quelle: sciencealert

Kommentar hinterlassen