10 Minuten
Für unsere Ohren unsichtbar, in der Klinik aber sehr wirkungsvoll: fokussierter Ultraschall entwickelt sich zu einer nichtinvasiven Methode zur Behandlung von Hirnerkrankungen und Krebs. Jüngste Fortschritte ermöglichen es Behandlern, konzentrierte Schallenergie auf winzige Gewebevolumina zu richten, um Barrieren zu öffnen, Medikamente zu liefern, Immunantworten zu stimulieren und in manchen Fällen erkranktes Gewebe zu zerstören – und das alles ohne Skalpell oder ionisierende Strahlung. Diese Technik verbindet physikalisches Verständnis, präzise Bildgebung und ingenieurtechnische Lösungen, sodass neue therapeutische Wege denkbar werden, von der lokalen Tumortherapie bis zur gezielten Gentherapie im Zentralnervensystem.
How focused ultrasound harnesses inaudible sound
Ultraschall nutzt Schallwellen oberhalb des hörbaren Frequenzbereichs, um medizinische Bilder zu erzeugen und zunehmend auch Krankheiten zu behandeln. Ein Transducer wandelt elektrische Signale in mechanische Schwingungen um; diese Wellen durchdringen den Körper, prallen an Gewebegrenzen ab und kehren als Echos zurück, die Rechner zu Bildern rekonstruieren. Werden dieselben Wellen jedoch auf einen kleinen Zielbereich konzentriert – häufig ein Volumen nicht größer als ein Reiskorn – verändern sich ihre mechanischen und thermischen Effekte deutlich. Fokussierter Ultraschall kann Gewebe erwärmen, Druck auf Gefäßwände ausüben oder winzige Gashblasen im Blut zum Schwingen bringen. Diese Effekte eröffnen eine Bandbreite therapeutischer Strategien, von thermischer Ablation über mechanische Modulation bis hin zur temporären Permeabilisierung von Gefäßwänden.
MRI-geführte fokussierte-Ultraschall-Systeme (MRI-gFUS) fügen eine zusätzliche Kontrollebene hinzu. Die Bildgebung erlaubt es Klinikern, das Ziel in Echtzeit zu visualisieren, Temperaturänderungen zu überwachen und Dutzende bis Tausende winziger Schallstrahlen so zu steuern, dass sie genau dort konvergieren, wo sie gebraucht werden. Erste Experimente vor mehr als 80 Jahren zeigten, dass konzentrierter Ultraschall Hirngewebe ablieren kann – ähnlich dem Bündeln von Sonnenlicht mit einer Lupe – doch erst jahrzehntelange Verbesserungen in Bildgebung, Transducer-Arrays und akustischer Modellierung machten die zuverlässige und sichere Anwendung im Gehirn möglich. Parallel dazu wurden Software‑Algorithmen zur Strahlsteuerung, patientenspezifische akustische Modelle zur Kompensation des Schädels und Sicherheitssysteme zur Vermeidung unerwünschter Nebenwirkungen entwickelt.
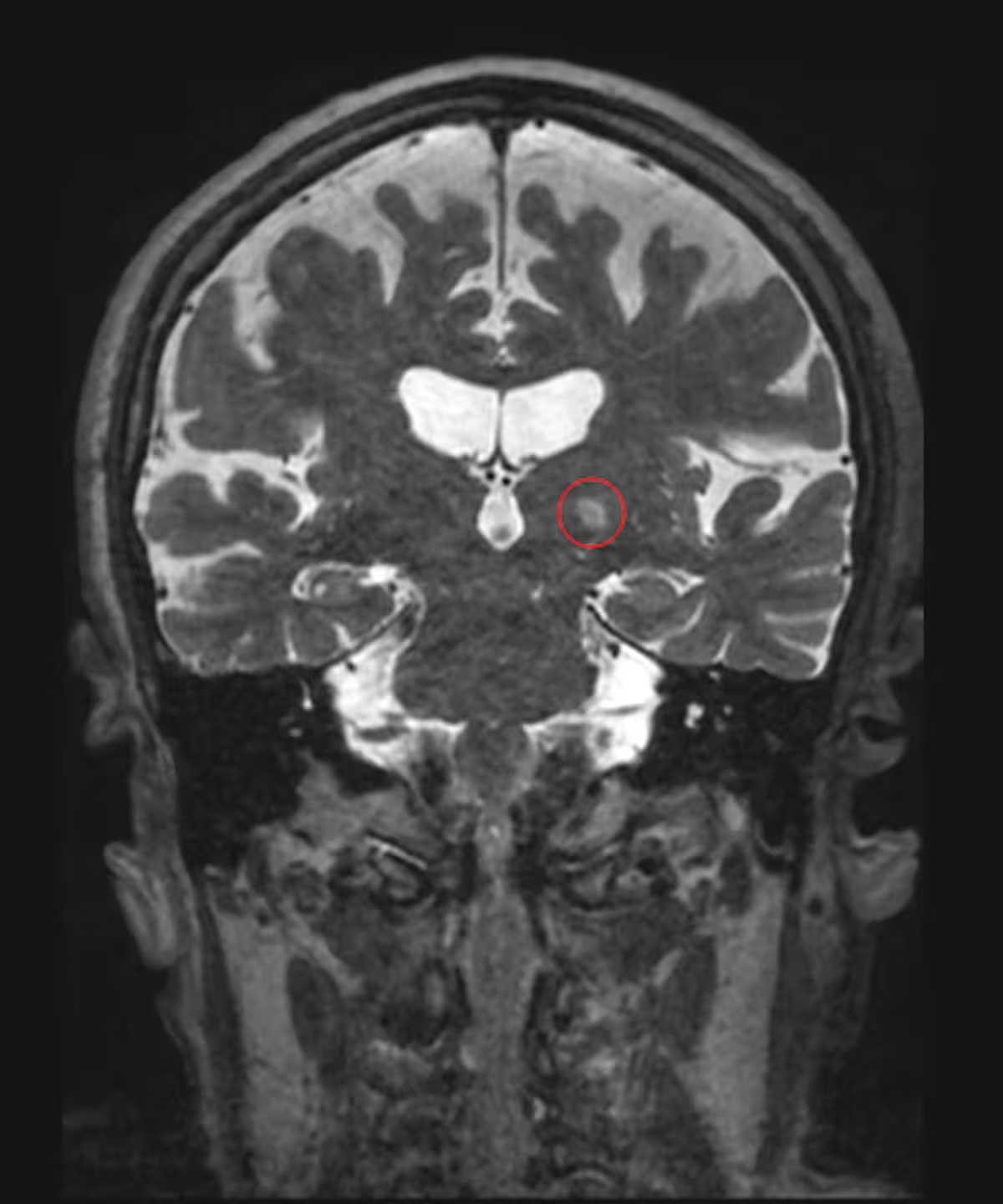
MRT-Bild eines Patienten, der wegen essenziellem Tremor mit fokussiertem Ultraschall behandelt wurde; der zielgerichtete Bereich im Gehirn ist rot eingekreist. (Jmarchn/Wikimedia Commons, CC BY-SA)
Opening the blood-brain barrier — a targeted door for medicines
Die Blut‑Hirn‑Schranke (BHS, engl. blood-brain barrier, BBB) ist ein streng regulierter zellulärer Schutzschild, der das Gehirn schützt, indem er kontrolliert, was aus der Blutbahn in das neuronale Gewebe gelangt. Diese Schutzfunktion behindert jedoch auch viele Medikamente, große Moleküle und Gentherapievehikel daran, erkrankte Hirnregionen zu erreichen. Fokussierter Ultraschall bietet eine selektive Lösung: niederenergetische Pulse, die auf einen definierten Punkt gerichtet werden, lassen bereits im Blut vorhandene Mikroblasen vibrieren. Das Oszillieren dieser Mikroblasen lockert vorübergehend die dichten Tight Junctions der Gefäßwand und erzeugt nanoskalige Poren, durch die therapeutische Wirkstoffe ins Gehirn gelangen können – allerdings nur an der Stelle, an der der Ultraschall angewendet wird.
Diese gezielte Öffnung der Blut‑Hirn‑Schranke wurde in Tierstudien und frühen Humanstudien validiert. Forschende haben fokussierten Ultraschall eingesetzt, um die Chemotherapiezufuhr bei Glioblastomen und Hirnmetastasen zu erhöhen und die Konzentration experimenteller Alzheimer‑Therapeutika in betroffenen Hirnregionen zu steigern. Parallele Studien zeigen Potenzial für die Lieferung viraler Vektoren und anderer Trägersysteme für Gentherapien, die normalerweise die BHS nicht passieren – ein Schritt, der genetische Behandlungen für neurodegenerative und entwicklungsbedingte Hirnerkrankungen realistischer macht. Technische Details wie die optimale Mikroblasen‑Konzentration, Pulsdauer, Wiederholungsintervalle und die Kombination mit bestimmten Wirkstoffklassen werden derzeit intensiv in klinischen Protokollen untersucht, um Wirksamkeit und Sicherheit zu optimieren.
Why this matters
- Präzision: Nur die vom Ultraschall anvisierte Zone wird durchlässig, wodurch systemische Nebenwirkungen reduziert werden.
- Wiederholbarkeit: Der Eingriff kann mehrfach durchgeführt werden, was gestufte Dosierungen oder Booster‑Behandlungen ermöglicht.
- Kompatibilität: Fokussierter Ultraschall kann bestehende Medikamente und Therapien ergänzen, anstatt sie zu ersetzen.
Wakening the immune system: ultrasound plus immunotherapy
Viele solide Tumoren gelten als immunologisch „kalt“: Sie ziehen keine Immunzellen an oder präsentieren wenige erkennbare Signale, die eine effektive Immunantwort auslösen. Fokussierter Ultraschall kann das ändern. Durch mechanische Zerstörung eines Tumors oder kontrolliertes Erhitzen kann Ultraschall Tumorzellen in Fragmente zerlegen und Tumorantigene freisetzen. Diese Fragmente gelangen zu Lymphknoten, wo Immunzellen lernen können, den Tumor zu erkennen und anzugreifen. Darüber hinaus kann Ultraschall proinflammatorische Signale freisetzen, die das lokale Mikromilieu verändern und die Rekrutierung von dendritischen Zellen und T‑Zellen unterstützen.
Labore und frühe klinische Programme untersuchen Kombinationen aus fokussiertem Ultraschall und Checkpoint‑Inhibitoren oder anderen Immuntherapien. Ziel ist es, kalte Tumoren – etwa bestimmte Pankreas-, Brust‑ und Gehirntumoren – in immunologisch „heiße“ Tumoren zu verwandeln, die auf systemische immunbasierte Therapien ansprechen. 2022 eröffnete die University of Virginia ein Zentrum, das die Immunonkologie‑Forschung mit fokussiertem Ultraschall vorantreiben soll; zudem haben erste Studien begonnen, Ultraschall mit Immuntherapien bei fortgeschrittenem Melanom und anderen Krebsarten zu kombinieren. Forschungsfragen umfassen dabei das optimale Timing (vor, während oder nach Immuntherapie), die Dosisierung der Ultraschallenergie und Biomarker zur Vorhersage der Immunantwort.
Examples in practice
- Direkte Ablation: Hochintensiver fokussierter Ultraschall (HIFU) kann kleine Tumore thermisch zerstören, ohne einen Einschnitt zu erfordern.
- Immune Priming: Sub‑ablative Ultraschallpulse können Tumorantigene und entzündliche Signale freisetzen, um die Immunerkennung zu verbessern.
- Wirkstoffzufuhr: Durch Ultraschall vermittelte Gefäßöffnungen verbessern die lokale Abgabe von Chemotherapien oder Antikörpertherapeutika.
Beyond common diseases: rare disorders and structural lesions
Während Krebs und Alzheimer viel Aufmerksamkeit erhalten, hat fokussierter Ultraschall auch Potenzial für seltene vaskuläre und strukturelle Hirnerkrankungen. Ein Beispiel sind zerebrale kavernöse Malformationen (CCM), bei denen sich abnorm proliferierende Gefäßzellen zu fragilen Läsionen formen, die bluten oder Anfälle auslösen können. Die Operation ist häufig Standard, doch manche Läsionen liegen tief oder in der Nähe kritischer Areale, wodurch eine Operation mit hohem Risiko verbunden ist. In solchen Fällen bieten weniger invasive Methoden potenziell bessere Risiko‑Nutzen‑Profile.
Präklinische Studien deuten darauf hin, dass fokussierter Ultraschall sowohl die Medikamentenverabreichung zu CCMs verbessern kann als auch – überraschenderweise – das Lesionswachstum in Tiermodellen stabilisieren kann, selbst ohne gleichzeitige Medikation. Der zugrunde liegende Mechanismus ist noch nicht vollständig geklärt; mögliche Erklärungen reichen von vaskulärer Remodellierung über immunmodulatorische Effekte bis hin zu Veränderungen im lokalen Mikroblutfluss. Diese Beobachtungen haben Neurochirurgen motiviert, frühe klinische Phase‑Studien zu planen. Falls sich diese Ergebnisse beim Menschen reproduzieren lassen, könnte fokussierter Ultraschall eine weniger invasive Behandlungsoption für einige CCMs und andere schwer zugängliche Hirnläsionen darstellen, etwa für tief gelegene oder multiplen Läsionen.
Technical hurdles, safety and the path to wider adoption
Fokussierter Ultraschall ist kein Allheilmittel. Form und Dichte des Schädels können Schallwellen verzerren, was patientenspezifische akustische Modelle und große multi‑elementige Transducer‑Arrays zur Korrektur erforderlich macht. Temperaturüberwachung und Echtzeitbildgebung sind notwendig, um die Patientensicherheit zu gewährleisten und unbeabsichtigte Schäden zu vermeiden. Zusätzlich hängt die regulatorische Zulassung von krankheitsspezifischen Studien ab, die nicht nur Sicherheit, sondern auch einen relevanten klinischen Nutzen gegenüber bestehenden Standards zeigen müssen. Herausforderungen sind außerdem die Standardisierung von Protokollen, die Ausbildung interdisziplinärer Teams und die Kosten für die Anschaffung und Wartung der Geräte.
Trotz dieser Hürden wurden weltweit Hunderte klinischer Studien initiiert, die fokussierten Ultraschall für verschiedene neurologische und onkologische Anwendungen testen. Essenzieller Tremor wird in vielen Zentren bereits routinemäßig mit Ultraschall behandelt, und laufende Studien richten sich auf Glioblastom, metastatische Hirnerkrankungen, Alzheimer und mehrere seltene ZNS‑Erkrankungen. Die gesammelten Daten aus Phase‑II‑ und Phase‑III‑Studien werden entscheidend sein, um Versorgungsleitlinien anzupassen und Erstattungsfragen zu klären. Zugleich arbeiten Entwickler an mobilen oder kostengünstigeren Systemen, um den Zugang zu dieser Technologie zu erweitern.
Future directions: combining technologies for smarter therapies
Die spannendsten Aussichten ergeben sich aus der Kombination fokussierten Ultraschalls mit aufkommenden Modalitäten: zielgerichtete Nanopartikel, Gentherapie‑Vektoren und fortschrittliche Immuntherapien. Man stelle sich vor, CRISPR‑Werkzeuge nur in einen Tumor oder eine betroffene Hirnregion zu liefern, oder Ultraschall zu verwenden, um Nanopartikel‑Nutzlasten so zu steuern, dass sie Medikamente erst freisetzen, nachdem die Blut‑Hirn‑Schranke geöffnet wurde. Solche Hybridansätze versprechen, die Wirksamkeit zu steigern und gleichzeitig die systemische Toxizität zu begrenzen.
Ingenieure miniaturisieren zudem Ultraschallgeräte und verbessern die Strahlsteuerung, was ambulante oder tagesstationäre Behandlungen ermöglichen und den Einsatz über spezialisierte Zentren hinaus erweitern könnte. Mit der Reifung akustischer Modellierung, Bildgebung und Echtzeit‑Feedback‑Systeme werden Kliniker eine immer präzisere Kontrolle darüber erlangen, wo und wie Ultraschall auf zellulärer und molekularer Ebene wirkt. Zusätzlich könnten KI‑gestützte Planungsalgorithmen die individuelle Behandlungsplanung beschleunigen und die Vorhersagbarkeit der Effekte verbessern.
Expert Insight
"Fokussierter Ultraschall ist ein Werkzeugkasten, keine einzelne Therapie", sagt Dr. Elena Morales, eine biomedizinische Ingenieurin, die mit klinischen Teams an der Geräteentwicklung zusammenarbeitet. "Seine Stärken liegen in Präzision und Flexibilität – man kann die Energie so abstimmen, dass die Blut‑Hirn‑Schranke geöffnet wird, Gewebe gerade genug erhitzt wird, um Tumorzellen zu töten, oder mechanische Kräfte erzeugt werden, die das Immunsystem alarmieren. Die Herausforderung besteht jetzt darin, ihn intelligent mit Medikamenten und Biologika zu integrieren, um reale klinische Probleme zu lösen."
Ihre Einschätzung spiegelt eine breitere Haltung in der translationsorientierten Forschung wider: Der größte Wert des fokussierten Ultraschalls könnte darin liegen, eine ermöglichende Technologie zu sein, die andere Therapien wirkungsvoller macht und Behandlungsoptionen erweitert. Durch Interdisziplinarität – zwischen Neurochirurgie, Radiologie, Onkologie, Pharmakologie und Ingenieurwesen – entstehen Protokolle, die sowohl technische als auch biologische Variabilität adressieren.
What patients and clinicians should know now
Für Patientinnen und Patienten, die fokussierten Ultraschall in Erwägung ziehen, ist es wichtig zu klären, ob eine Behandlung Teil eines zugelassenen Verfahrens oder eines klinischen Studienprotokolls ist, welche bekannten Risiken für das spezifische Verfahren bestehen und wie das Team die Nachsorge und das Monitoring organisiert. Wichtige Fragen betreffen Anwendungsgebiet, erwartete Vorteile, mögliche Nebenwirkungen, Alternativen und Langzeitfolgen. Für Kliniker erfordert die Integration von fokussiertem Ultraschall in die Praxis eine enge interdisziplinäre Zusammenarbeit – Neurochirurgie, Radiologie, Onkologie, Ingenieurwesen und Immunologie sollten gemeinsam Studien entwerfen, die den klinischen Nutzen klar messen und robuste Endpunkte definieren.
Fokussierter Ultraschall hat sich schnell von einer experimentellen physikalischen Kuriosität zu einer klinisch relevanten Technologie entwickelt. Das kommende Jahrzehnt wird zeigen, ob sein Versprechen – gezielte Wirkstoff‑ und Gentransfer, Immunaktivierung gegen Tumoren und sicherere Optionen für seltene Hirnerkrankungen – sich in dauerhafte, patientenrelevante Ergebnisse umsetzen lässt. Parallel sind Weiterentwicklungen in Gerätetechnik, Protokollstandardisierung und Gesundheitsökonomie notwendig, um diese Technologie breit in die Versorgung zu integrieren.
Quelle: sciencealert


Kommentar hinterlassen